Nevus melanocítico gigante congénito. A propósito de un caso
Universidad de Ciencias Médicas de Granma
Facultad de Ciencias Médicas Celia Sánchez Manduley
Manzanillo-Granma
VI Jornada Nacional de Clínica Virtual y 1ra Jornada Nacional
Científica Estudiantil de Presentación de Casos de Medicina Interna “Prof. Reinaldo Roca Goderich in Memoriam”
Nevus melanocítico gigante congénito. A propósito de un caso
Jimmy Javier Calás Torres1
Jesús Daniel de la Rosa Santana2
Giselle Lucila Vázquez Gutiérrez3
Julio Vázquez Palanco4
1Estudiante de 2do año de medicina. Alumno Ayudante de Inmunología
2Residente de Primer Año en Medicina General Integral
3Especialista de II Grado en Pediatría. Asistente. Investigadora Agregada
4Especialista de II Grado en Pediatría y Medicina Intensiva. Master en Ciencias. Profesor Auxiliar
2021
“Año 63 de la Revolución”
RESUMEN
Introducción: los nevos melanocíticos congénitos gigantes son infrecuentes, su incidencia es de 1 por cada 250 000 a 500 000 nacidos vivos. Se caracterizan por ser lesiones que tienden a cambiar durante la infancia, asociándose a complicaciones como melanoma o melanosis neurocutánea. Con frecuencia provocan un compromiso psicológico importante a los padres tanto por su estética como por su potencial de malignidad.
Presentación del caso: recién nacido del sexo masculino, raza blanca, producto de un parto transvaginal, de padres no consanguíneos sin antecedentes de defectos congénitos. Al examen físico de la piel se observa la presencia de lesiones pigmentadas de color negro que abarcaban la mayor parte del glúteo derecho, con una consistencia potencialmente heterogénea y piloso, dichas lesiones fueron diagnosticadas clínicamente como nevus melanocítico congénito gigante, sin otras malformaciones asociadas ni daño neurológico. Se egresó con un seguimiento por dermatología, genética y pediatría.
Conclusiones: ante un nevo melanocítico congénito gigante, es necesario valorar la existencia de melanosis neurocutánea o malformaciones asociadas, el diagnóstico prenatal y el consejo genético, así como controles periódicos por el riesgo de malignización en melanoma constituyen la base del tratamiento.
Palabras clave: Nevo; Nevo Pigmentado; Melanoma; Dermatología.
INTRODUCCIÓN
El nevus pigmentado piloso congénito fue descrito por Alibert en 1832 y por Rokitansky en 1861. La palabra nevo, derivada del latín significa marca, signo o señal. Un nevo melanocítico o pigmentado es un parche de piel de color oscuro y a menudo peludo (1-3) . Puede estar presente desde el nacimiento o aparecer en el primer año de vida, y por lo general continuará desarrollándose conforme crece el niño. Los nevos melanocíticos gigantes congénitos se presentan con poca frecuencia, reporta la literatura que su incidencia es de 1 por cada 250 000 a 500 000 recién nacidos y el riesgo potencial de desarrollo de malignidad incrementa de acuerdo con su tamaño, aunque estos datos han sido y persisten como fuente de mucha polémica (4) .
De acuerdo a la clasificación de Kopf vigente aún, entre otras que recientemente se han publicado, de acuerdo al tamaño se dividen en: nevo congénito pequeño, con un diámetro menor a 1,5 cm; mediano de 1,5 cm a 20 cm y gigante ante una cifra mayor que 20 cm (5) .
En los nevos melanocíticos congénitos gigantes se ha determinado un incremento en el riesgo de desarrollar un melanoma durante los primeros 15 años de vida (por lo general la malignización ocurre en el transcurso de los primeros meses o años de vida) y según las series, se sitúa entre el 5 % y el 12 % (6,7) .
Un nevo pigmentado gigante puede medir más de 40 cm una vez que deja de crecer. Los nevos melanocíticos o pigmentados congénitos más pequeños son comunes en los niños y no causan problemas en la mayoría de los casos. Los nevos más grandes o gigantes son poco comunes (8) . La superficie del nevus puede ser lisa, nodular, pilosa, plexiforme o solo pigmentada y corrugada, ésta última constituye la presentación más exótica. Hay estudios que relacionan la presencia de los nevus melanocíticos con una posterior malignización en melanomas (9,10) .
PRESENTACIÓN DEL CASO
Recién nacido de 24 horas de vida, sexo masculino, raza blanca, producto de una progenitora de 20 años con antecedentes obstétricos de 2 gestaciones, 1 parto, ningún aborto y antecedentes prenatales de HTA e infección vaginal en el primer y segundo trimestre del embarazo; padres no consanguíneos sin antecedentes familiares de defectos congénitos, serología no reactiva, grupo y factor O negativo, prueba de Coombs negativa. Uno de sus hermanos fue diagnosticado con un nevus piloso congénito gigante en el muslo derecho.
Nace producto de un parto transvaginal a las a las 40 semanas de edad gestacional, presentación cefálica, cordón con una circular laxa al cuello, líquido amniótico claro, placenta normal y completa, tiempo de ruptura de membranas: 1 hora, tiempo de trabajo de parto: 5 horas, peso al nacer: 3050 gramos, Apgar 9/9, circunferencia torácica: 33 cm, circunferencia cefálica: 33,5 cm, circunferencia abdominal: 29 cm y talla: 50 cm.
Desde el momento del nacimiento se observa al examen físico de la piel la presencia de lesiones pigmentadas, bien delimitadas, de color negro que abarcan la totalidad del glúteo derecho, con una consistencia potencialmente heterogénea y piloso.
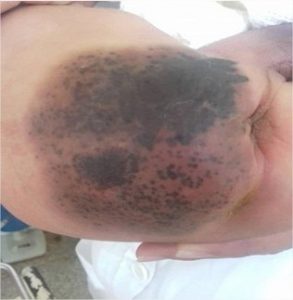
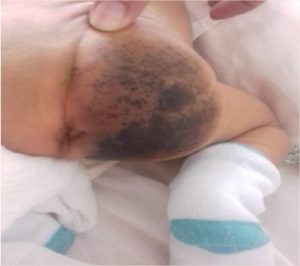
Figura 1 Figura 2
Ingresa en la sala de cuidados especiales perinatales del Hospital Ginecobstétrico Fe del Valle Ramos con el diagnóstico de nevus piloso congénito gigante. Se evalúa de conjunto en comisión multidisciplinaria integrada por las especialidades: neonatología, oftalmología, radiología, dermatología y genética. Se realiza ultrasonido de cráneo y abdomen negativo, fondo de ojo negativo, no se encontraron malformaciones asociadas y no hubo evidencia de daño neurológico. Se concluye como un nevus melanocítico gigante. No se puede descartar la posibilidad de una melanosis neurocutánea, por lo que se indica seguimiento estrecho y vigilancia de la aparición de signos neurológicos.
Complementarios realizados:
Hb: 174 g/l, Hto: 058 L/L, Conteo global de leucocitos: 12,3 x 10 9 , Neutrófilos: 060, Linfocitos:040, Conteo de plaquetas: 278 x 10 9 , Glicemia: 3,0 mmol/L, Conteo de reticulocitos 18 x 10 3 (1,8 %), Bilirrubina directa: 0,5 mg/dl, Bilirrubina indirecta: 8,5 mg/dl, Bilirrubina total: 9,0 mg, Calcio sérico: 2,2 mmol/L, Grupo y factor: A+.
Se egresa a los 5 días de vida con seguimiento por consulta externa sin evidencia de otras alteraciones. Se orienta a la madre los cuidados a seguir en relación al manejo del recién nacido, estos incluyen no exponerlo al sol, ponerle ropas que le aprieten en los sitios donde tenga lunares, seguimiento por consulta de Dermatología y en consulta del médico de la familia, acudir de inmediato a institución de salud si observa signos de modificación de los nevos, entre ellos: prurito, aumento brusco de tamaño, dolor, sangramiento o cambio de coloración.
DISCUSIÓN
Los nevos melanocíticos congénitos (NMC) se encuentran presentes al nacimiento, con frecuencia aparecen también en las primeras semanas o meses de la vida. Esta marca de nacimiento ocurre en aproximadamente el 1% de la población mundial, se encuentra en el área de la cabeza y cuello en el 15 % de los casos (1,2). Suelen localizarse por orden decreciente en tronco, extremidades y cabeza. Se caracteriza por un parche de la piel o lunar de color oscuro, muchas veces con pelos. Crece proporcional al crecimiento del niño. Pueden aparecer en personas de cualquier origen racial o étnico y en cualquier área del cuerpo (6-8) .
Los NMC son causados por cambios genéticos localizados durante el desarrollo del feto, que resultan en el crecimiento excesivo de melanocitos. Las personas con nevos congénitos melanocíticos gigantes pueden no tener otros síntomas o tener la piel frágil, seca, y prurito (5) . En alrededor del 5 al 10 % de los casos, el nevo melanocítico gigante se asocia con melanocitosis neurocutánea (exceso de melanocito en el cerebro o la médula espinal). Las personas con nevo congénito melanocítico gigante también tienen mayor riesgo de desarrollar melanoma maligno, especialmente si las lesiones están en la columna vertebral o cuando hay múltiples lesiones asociadas al nevo gigante (lesiones satélites) (9) .
Las células que los componen provienen de melanocitos de la cresta neural, cuya migración se detuvo y quedaron ubicados en la epidermis. Comparados con los nevos melanocíticos adquiridos, los NMC tienden a ser más grandes, con morfología heterogénea y una cantidad anormalmente alta de melanocitos. Cerca de un 17 % se aclara con la edad, y hasta un 75 % evoluciona con vello. Se considera que estas marcas son causadas por problemas con melanocitos que no se extienden de manera uniforme a medida que el feto crece en el interior del útero (4-7) .
La afección puede ocurrir con (8) :
- Proliferación de células de tejido graso
- Neurofibromatosis
- Otros nevos (lunares)
- Espina bífida
- Implicación de las membranas del cerebro y la médula espinal cuando el nevo afecta una zona muy amplia.
El tratamiento para el nevo congénito melanocítico gigante depende de la edad de la persona afectada, así como del tamaño, la ubicación y el grosor del nevo. Siempre que sea posible se hace una cirugía para extirpar el nevo, especialmente cuando existe la preocupación de que se convierta en un melanoma (3) . Se pueden necesitar expansores tisulares para conseguir la distensión de la piel. Los reemplazos de piel cultivada se han usado en el cierre de heridas quirúrgicas. Cuando la retirada de la lesión no es posible se usan otras técnicas de tratamiento que incluyen la dermoabrasión, la afeitada o escisión tagencial, peelings químicos y láser (como el láser Ruby Q-switched y el láser con dióxido de carbono) (5,6,7) .
Debido a que los melanocitos pueden extenderse profundamente a los tejidos subyacentes (como los músculos, los huesos y el sistema nervioso central), el tratamiento, incluyendo la cirugía retira desde un punto de vista macroscópico todo el nevo en la piel, pero no elimina completamente el riesgo de malignidad (7,8) . Por esa razón se recomienda que se hagan evaluaciones periódicas de las personas que padecen esta enfermedad, inclusive después del tratamiento.
De todos los NMC solo un 0,6 % malignizan, pero destacan dos hechos importantes. Por un lado, el riesgo de malignización de los NMC es mayor cuanto mayor sea la lesión y el 50 % de las malignizaciones se producen antes de los 3 años de edad (1) . Esto obliga al pediatra y al dermatólogo a ejercer un control clínico estrecho de los NMC medianos y gigantes en la infancia y a valorar la exéresis quirúrgica precoz de estas lesiones, que dependerá de su tamaño, localización, edad del paciente y morbilidad asociada (4) .
A pesar de un aumento en el riesgo de melanoma en pacientes con nevos congénitos melanocíticos gigantes, la gran mayoría de los pacientes nunca llegan a desarrollarlo. Por lo tanto, el pronóstico es bueno, especialmente si las lesiones se examinan regularmente. Algunos melanomas pueden desarrollarse en el sistema nervioso central (cerebro o medula espinal) o en el área retroperitoneal (8,9) .
Las recomendaciones de seguimiento incluyen (3-6) :
- Exámenes periódicos de la piel
- Exámenes físicos generales
- Medidas de circunferencia de la cabeza en serie, exámenes neurológicos y evaluación del desarrollo.
Algunos expertos también recomiendan imágenes de resonancia magnética (IRM) con gadolinio del cerebro y de la columna vertebral en personas con nevus melanocíticos congénitos gigantes que tienen síntomas neurológicos, aplicables además en personas sin síntomas idealmente durante los primeros seis meses de vida. Cuando hay problemas neurológicos, en casos en que el nevo está asociado a melanosis neurocutánea, el pronóstico no es bueno (6-9) .
CONCLUSIONES
Es importante realizar desde un inicio el diagnóstico adecuado para poder guiar a los padres en el conocimiento de la enfermedad, sobre todo por las implicaciones estéticas que puede haber. Son esenciales para el éxito del tratamiento una atención multidisciplinaria y la implementación del plan de cuidados. El diagnóstico prenatal y el consejo genético, así como la revisión periódica de los pacientes para evitar complicaciones constituyen la base del tratamiento.
REFERENCIAS BIBLIOGRÁFICAS
- González-Rubio R, López-Méndez HA, Valencia-Castellanos MA, Aguilar-Rodríguez F, Cristiano-Cristiano F. Recién nacido con Nevo melanocítico congénito gigante en “chaleco”: Reporte de caso. Rev Méd MD [Internet]. 2016 [citado 18 May 2020]; 7(4): 285-288. Disponible en: https://www.medigraphic.com/pdfs/revmed/md-2016/md164o.pdf
- Díaz Leonard D, Díaz Arjones L, Curbelo Alonso M, Betancourt Trujillo MR, Sánchez Galván LA. Caracterización de pacientes en edad pediátrica con nevos melanocíticos. Medisur [Internet]. 2017 [citado 18 May 2020]; 15(6): 800-806. Disponible en: http://scielo.sld.cu/pdf/ms/v15n6/ms08615.pdf
- Anco-Gallegos KG, Sánchez-Saldaña L, Sanz-Castro ME. Nevus de Becker segmentario asimétrico unilateral. DERMATOL PERU [Internet]. 2018 [citado 18 May 2020]; 28(1):41-43. Disponible en: http://www.dermatologiaperuana.pe/assets/uploads/revista_TOtP_04_Comunicacion_breve_28-1.pdf
- Recio A, Sánchez-Moya AI, Félix V, Campos Y. Síndrome del nevus melanocítico congénito. Serie de casos. Actas Dermosifiliogr [Internet]. 2017 [citado 18 May 2020]; 108(9):57-62. Disponible en: https://www.actasdermo.org/es-pdf-S0001731016303714
- Sarmiento Portal Y, Vara Cuesta OL, Portal Miranda ME, Cabrera Domínguez NB, Pérez Chirino A. Nevus melanocítico gigante congénito. Revista de Ciencias Médicas de Pinar del Río [Internet]. 2014 [citado 18 May 2020]; 18(6): 1110-1117. Disponible en: http://scielo.sld.cu/pdf/rpr/v18n6/rpr17614.pdf
- Vera-Remartínez EJ, García-Guerrero J. Nevus congénito pigmentado piloso gigante. Rev Esp Sanid Penit [Internet]. 2011 [citado 18 May 2020]; 13(3):112-113. Disponible en: http://scielo.isciii.es/pdf/sanipe/v13n3/06_imagenes.pdf
- Yori F, Sanjinés L, Badano L, Dufrechou L, Nicoletti S, Larre Borges A. Nevo de Spitz en la infancia: el gran simulador de melanoma. Arch Pediatr Urug [Internet]. 2017 [citado 18 May 2020]; 88(2):101-107. Disponible en: http://www.scielo.edu.uy/pdf/adp/v88n2/v88n2a07.pdf
- Serra-Guillén C, Traves V, Echeverria B, Martorell A. Nevus del folículo piloso: aportación de un caso y revisión de la literatura. Actas Dermosifiliogr [Internet]. 2009 [citado 18 May 2020]; 100: 822-824. Disponible en: https://www.actasdermo.org/es-pdf-S0001731009725608
- Alcalá Pérez D, Valente Duarte de Sousa IC. Nevos melanocíticos y no melanocíticos. Revisión de la Rev Cent Dermatol [Internet]. 2010 [citado 18 May 2020]; 19(2): 49-58. Disponible en: https://www.medigraphic.com/pdfs/derma/cd-2010/cd102a.pdf
- Pastor M, Dufrechou L, Nicoletti S, Larre Borges A.Nevos melanocíticos congénitos. Arch Pediatr Urug [Internet]. 2019 [citado 18 May 2020]; 90(6): 321-327.Disponible en: http://www.scielo.edu.uy/pdf/adp/v90n6/1688-1249-adp-90-06-321.pdf
FORO DE DISCUSIÓN






